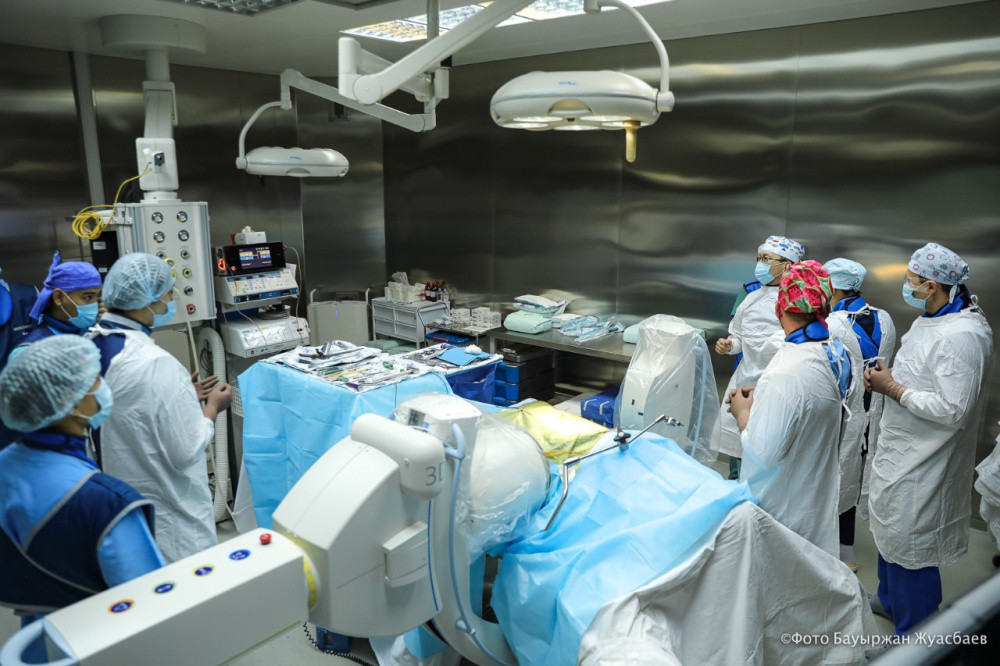
Нұр-Сұлтан, BAQ.KZ тілшісі. Елімізде нейрохирургия саласы қарыштап дамып келеді. Сөзімізге Ұлттық нейрохирургия орталығында заманауи әдістермен күрделі оталардың жасалуы дәлел. Бүгін BAQ.KZ тілшісіне елордадағы орталықта жасалған омыртқа дискісін ауыстыру отасына қатысу сәті бұйырған болатын.

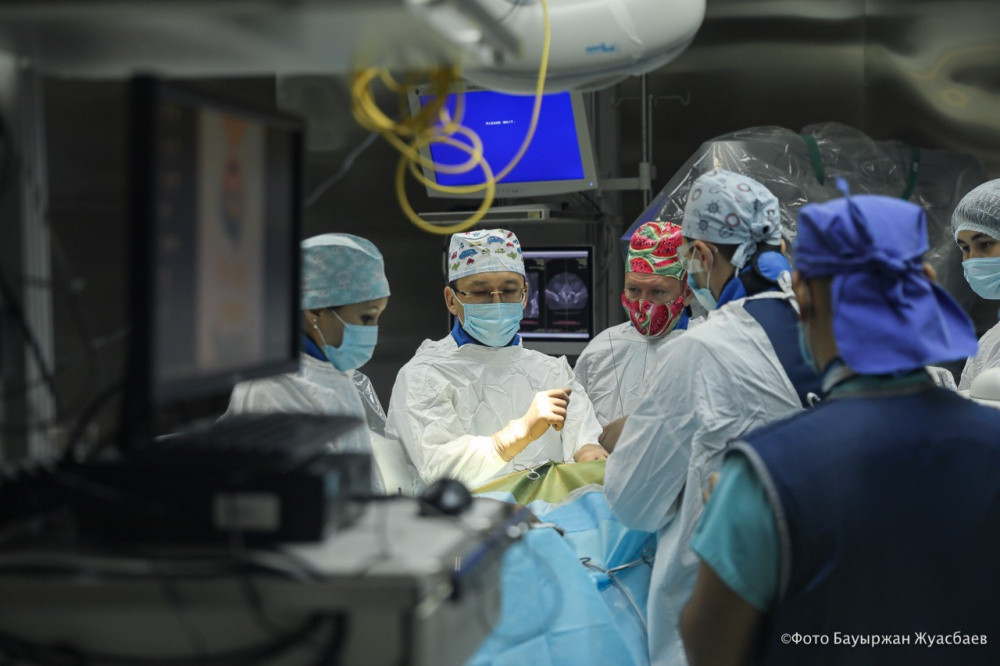
Ұлттық нейрохирургия орталығында науқасқа омыртқаның арасындағы диск шеміршегін ауыстыру отасын омыртқа нейрохирургиясының жетекші мамандары, ресейлік профессор Вадим Бывальцев пен отандық профессор Талғат Керімбаев жасады.

Омыртқа – адамның қимыл-қозғалысын реттейтін маңызды мүшенің бірі екені белгілі. Былайша айтқанда, омыртқа – бүкіл ағзаны ұстап тұратын тірек.
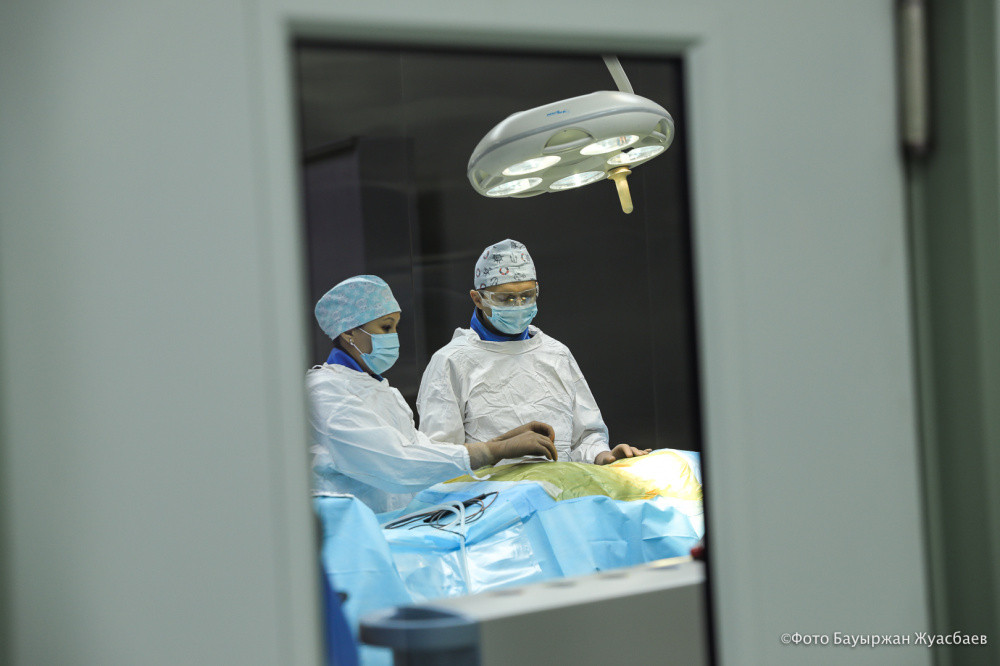
Қазақстандық білікті нейрохирургтің айтуынша, бұл жолы мамандар хирургияның шағын инвазивті тәсіліне жүгінген. Себебі омыртқа дискісін ауыстыру операциясы – өте күрделі ота.
Пациентіміз ер адам, 65 жаста. Омыртқасы зақымдануына байланысты екі омыртқаның арасындағы екі шеміршекті ауыстырып, 6 бекіткіш орнатамыз. Науқас қант диабетіне шалдыққан. Сондықтан осындай шағын инвазиялық ота әдісін таңдадық. Бұл тәсілге операциядан кейін жарасы тез жазылып, сауығып кетуі үшін таңдауымыз түсті. Өйткені ота түбек арқылы жасалады, - деп атап өтті қазақстандық нейрохирург Талғат Керімбаев.

Айта кететін жайт, кіші инвазивтік хирургия әдісін қолдану – омыртқа денесінің жарақаты мен патологиясына шалдыққан жандарды емдеудің сапасын жақсартуға бағытталған.
Ота барысында микроскоппен жұлын жүйкелері босатылады. Ал түбекті алған кезде еттер орнына келеді. Сондықтан тез жазылады. Ал дәстүрлі ота жасалса, ол кезде еттері, бұлшықеттері бәрі кесіліп, ысырылады. Сүйектер алынады. Жай операция науқасқа өте қиын, өз-өзіне келуі үшін өте көп уақыт қажет. Ал шағын инзавиялық ота – адамның жанын қинамай жасауға бағытталған, - деп отыр отандық маман, нейрохирург Талғат Керімбаев
Омыртқа аурулары қазіргі таңда жас талғамайтын әрі ең көп таралған ауруға айналып келе жатқаны белгілі. Әлемдік статистикаға сүйенсек, жер шарының ересек тұрғындарының 80%-да өмірінде бір рет те болсын арқасы қатты ауырып, ал 15%-ы арқаның созылмалы ауруларынан зардап шегеді екен. Осыған орай түрлі оталардың жасалуы да заңдылық.
Бұл жерде мәселе тек омыртқа жарығында емес, толықтай омыртқа дискісін ауыстыру мен оған қосымша тұрақтандырудың қажеттігінде болып отыр. Ота күрделі, шағын инвазиялық тәсіл қолданылды. Яғни оптикалық ұлғайту арқылы жасалды. Әр құрал мен зонд әрбір омыртқаға енгізіледі. Осылайша, біз бұлшықетті, сіңір мен құрылымын зақымдамаймыз. Осы тәсілмен пациент отаны ауырсынусыз өткізеді. Әдетте отаның ұзақтығы 1,5-3 сағаттан 5-6 сағатқа дейін созылады. Қазіргі анестезиялар сондай, науқас есін тез жинайды. Оңалту кезеңінен де оңай өтеді, - деді тәжірибесімен бөлісуге келген ресейлік дәрігер, Иркутск мемлекеттік жоғары оқу орнынан кейінгі білім беру академиясының Ортопедия және нейрохирургия травматология кафедрасының профессоры Вадим Бывальцев.
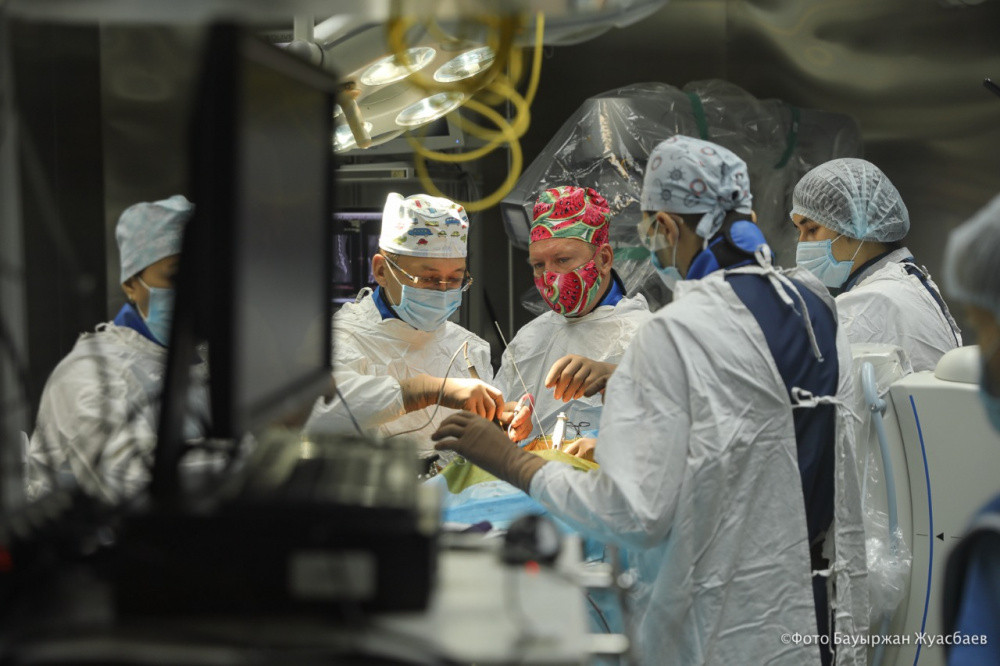
Омыртқааралық диск – бұл сегізкөз аумағындағы төменгі бел аумағының зақымдануға барынша бейім аймағы. Жасанды диск арқылы қозғалыстың жоғалған қызметі мен дисктің биіктігін толықтай қалпына келтіруге болады деп отыр мамандар. Бұл әрі омыртқаның осы бөлігіндегі аралас сегменттердің қартаюының алдын алып, қозғалыс пен қызметін қалпына келтіруге жол ашады.
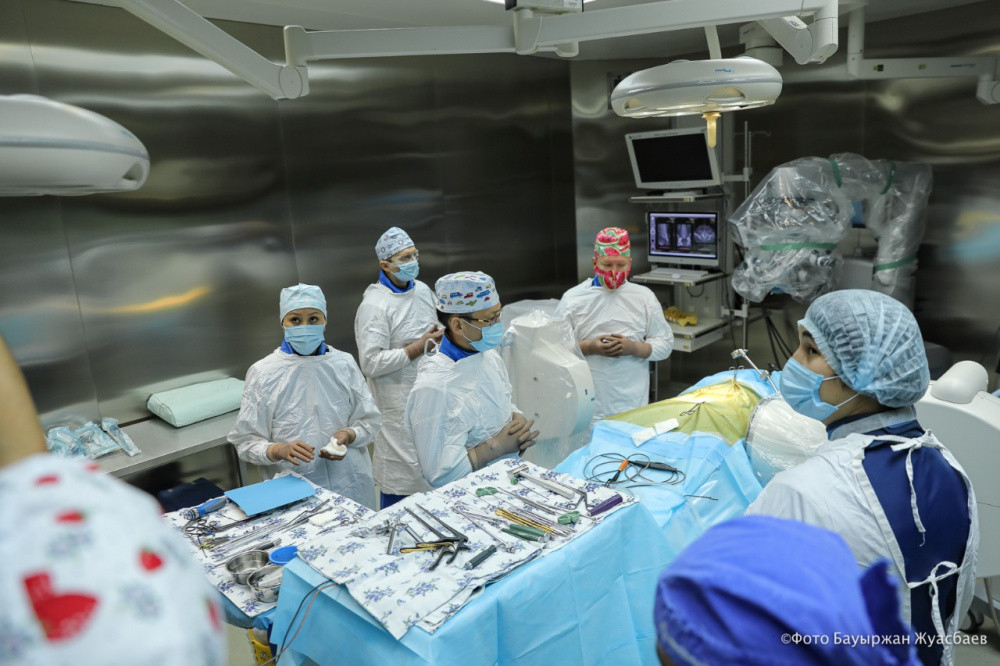
Айта кететін жайт, Ұлттық нейрохирургия орталығында «Жұлын нейрохирургиясында стандарттар бар ма?» тақырыбында ғылыми-практикалық конференция өткен болатын. Соның аясында еліміздің барлық өңірінен 50-ге жуық нейрохирург келіп, қазіргі заманғы жұлын нейрохирургиясының өзекті мәселелері талқыланып, өңірлерден келген нейрохирургтар жұлын және омыртқа патологиясы хирургиясының түрлері және әдістерімен танысып, тәжірибе алмасты.

Қазір Қазақстанда шағын инвазивті ота Ұлттық нейрохирургия орталығында ғана жасалып келеді. Ал орталық қызметкерлері бұдан былай еліміздің басқа аймақтарындағы ауруханаларда жасалатынына сенімді