- Мұқаба
- Жаңалықтар
- Хирургиялық отаның ауыр немесе жеңіл түрі жоқ – дәрігер
Хирургиялық отаның ауыр немесе жеңіл түрі жоқ – дәрігер
Медицинадағы ең күрделі салалардың бірі – нейрохирургия екені белгілі. Қолының ептілігі, жүректің түктілігі ғана емес, озық технологияны меңгеру мен кемел білімді талап ететін сала күн сайын қанша адамды ажалдан арашалап келеді, деп хабарлайды BAQ.KZ тілшісі.
 29 Қараша 2022 2022, 19:15
29 Қараша 2022 2022, 19:15
Медицинадағы ең күрделі салалардың бірі – нейрохирургия екені белгілі. Қолының ептілігі, жүректің түктілігі ғана емес, озық технологияны меңгеру мен кемел білімді талап ететін сала күн сайын қанша адамды ажалдан арашалап келеді, деп хабарлайды BAQ.KZ тілшісі.
Науқастың өмірі үшін «майданда» жан аямай еңбек етіп жүрген ақ халатты абзал жандардың бірі, Астанадағы Ұлттық нейрохирургия орталығының нейрохирург-дәрігері Шыңғыс Нұримановпен сұхбаттасқан болатынбыз.
- Шыңғыс, Сағадатұлы, медицинадағы күрделі бағыттардың бірі – нейрохирургия саласында қандай ауруларды емдеп жүрсіз?
- Мен қантамыр және функционалдық нейрохирургия бөлімшесінде нейрохирург дәрігер болып қызмет етемін. Жалпы практикалық еңбек өтілім – 10 жылды құрайды. 2011 жылы С.Д. Асфендияров атындағы ҚазҰМУ «Емдеу ісі» мамандығы бойынша бітіріп шықтым. 2012 жылы сол оқу орнында интернатураны тәмамдадым. 2016 жылы «Ұлттық нейрохирургия орталығында» «Нейрохирургия» мамандығы бойынша резидентурадан өттім. Жұмысымның негізгі бағыты: қантамыр және функционалды нейрохирургия – аневризма, стеноз, ми мен жұлынның артериялық-веналық мальформациясы, мидың кавернозды ангиомасы, мойын мен бас қантамырларының окклюзиясы, беттегі ауырсынулар – үштармақты нервтің невралгиясы, глоссофарингеалды невралгия, Паркинсон ауруы. Ресей, Германия, Франция мен Жапониядағы жетекші клиникаларда білікті арттыру тәжірибесінен өттім.
- Өзіңіз жақсы көретін оталар бар ма?
- Қантамыр және функционалдық нейрохирургия саласында операцияның екі түрі бар. Яғни эндоваскулярлық және ашық операциялар деп бөлінеді. Маған эндоваскулярлық оталарға қарағанда, микрохирургиялық операциялар жасаған ұнайды. Себебі микроскоп арқылы тікелей миды, қантамыр мен жүйкені көріп тұрамыз. Ал бір қолымызға отапышақты немесе өзге хирургиялық аспапты ұстап тұрған кезде нейрохирургиялық ота жасап тұрғанымды, маған деген жауапкершіліктің қаншалықты екендігін түсінемін. Микрохирургиялық операцияларда жан мен дененің процесіне тереңінен еніп кетесің. Иә, эндоваскулярлық оталардың болашағы бар екені сөзсіз. Өйткені олар аз инвазивті, бірақ бұл жерде хирург операцияны тек ангиографтың мониторына қарап бағдар ала отырып қана ота жасайды. Микроскопиялық операциялардың ішінде ұнатып жасайтын оталарымның бірі – экстраинтракраниалдық қантамыр анастамозы. Оны ел арасында байпас деп те атайды. Бұл операцияның маңыздылығы мидың қан бармай қалған бөлігін қанмен байытудан тұрады. Әрине, мұндай ота шыдамдылықты, табандылықты, хирургиялық машық пен қолдың көптеген сағат жаттығуын талап етеді.
- Елімізде соңғы кездері Паркинсон ауруын хирургиялық жолмен емдетушілер көбейді ме?
- Статистикаға сәйкес, халықтың 1 пайызы 50 жастан асқаннан кейін Паркинсон ауруына шалдығады екен. Қазақстанда жиырма мыңнан астам адамнан Паркинсон ауруы анықталған. Бұл көрсеткіш жыл сайын екі-үш мың жағдайға дейін көбейіп келеді. Аурудың көрсеткішіне қарай отаны қажеттілігін немесе қажет еместігін дәрігер белгілейді.
Біздің Ұлттық нейрохирургия орталығы 2013 жылдан бастап Паркинсон ауруын емдеудің нейрохирургиялық әдістерін қолға алған. Атап айтар болсам, мидың терең нейростимуляциясын және паллидотомия және таламотомия сияқты аблятивті араласуларды жүргізу әдістемесін енгізіп, оны күнделікті тәжірибеде сәтті қолданып келеді. Бүгінгі таңда Ұлттық нейрохирургия орталығында Паркинсон ауруы кезінде 480-нен аса хирургиялық оталар жасалыпты.
Паркинсон ауруы демекші, міне бүгін Астана қаласының 52 жастағы тұрғынына ота жасадық. Науқас медициналық көмекке жүгінді. Науқастың айтуынша, ол 2016 жылдан бері Паркинсон ауруымен ауырып жүрген. Осы уақыт ішінде ер адам орталығымыздың мамандарынан кеңес алды, Тамырлы және функционалды нейрохирургия бөлімінің мамандарының бақылауымен ұзақ уақыт бойы дәрі-дәрмектерді түзету терапиясын алды. Бірақ науқастың жағдайы жақсармаған, қимыл-қозғалыс функциялары тез бұзылып, қолдары мүлдем ырыққа көнбейтін болған. Екі қолдың қатты дірілі күнделікті өмірге кедергі келтірді, бұлшықеттер икемділігін жоғалтты және дене сіресіп, қатайып кеткен. «Ауруыма байланысты мен компьютерде жұмыс істей алмадым, бар зейінімді жұмысқа аудара алмадым. Күн сайын осы жағдай мені тұйыққа тіреп, сонымен қатар тұрақты дірілге байланысты ұйқысыздық қосылды. Операциядан кейін мен өзімді әлдеқайда жақсы сезінемін. Тремор енді мазаламайды. Бұған өте қуаныштымын. Оң және сол қолым толығымен қалпына келді. Бұған дейін сол қолым ырқыма мүлдем бағынбаған кезде, дірілдің қатты болғаны соншалық, ол оң қолыма да берілетін еді. Операциядан кейінгі әсер керемет» деп отыр науқастың өзі.
Біз науқасқа оң жақтамалық стереотактикалық таламотомия» операциясын жасадық. Басқаша айтқанда, науқас бассүйегі арқылы мидың ортасына терең еніп, субталамикалық ядроға ток өтетін кішкентай электродтар енгізілді. Құрылғы аурудан зардап шеккен ми жасушаларының жұмысын терең ынталандырады. Импульстар мидың зақымдалған бөліктеріне тікелей еніп, олардың қызметін тездетеді. Осылайша, бұл Паркинсон ауруының белгілерін жеңілдетуге мүмкіндік береді және оның ағымын баяулатады. Отаны МӘМС арқылы квотамен жасадық. Бірақ ескеретін бір жайт: мұндай операцияны жүргізу үшін нақты көрсетімдер мен қарсы көрсетімдер бар. Сонымен қатар мұндай имплантты, асқынған ауруы бар және есте сақтау проблемалары бар науқастарға енгізу тиімді деп айта алмаймын.
- Көптеген пациент операцияның алдында қорқатыны анық. Оларға қандай демеу болатын сөздер айтасыздар немесе заманауи нейрохирургияның қауіпсіздігіне орай қандай тәсілдерді қолданасыздар?
- Барлық жағдайда статистиканы және аурудың табиғи ағымымен салыстырғанда, операцияның әлдеқайда қауіпсіз екендігін растайтын клиникалық жағдайларды мысалға келтіремін. Мәселен, пациенттің артқы циркуляцияда ірі аневризмасы бар болса, әлемдік статистикаға сәйкес, жыл сайынғы оның жыртылу немесе өлім-жітімге әкелу қаупі жиырма пайыздан асады. Егер науқасқа ота жасалмаса, жарылып кетудің бесжылдық қатері 100 пайызға дейін жетеді. Тікелей операция жасау тәуекелі 5-6 пайыздан аспайтын көрсеткішті құрайды. Сондықтан мен әр пациент барлығын жан-жақты саралап, ойлана келе, операция жасау немесе жасамау туралы таңдауды өзі жасауы тиіс деп санаймын.
- Шыңғыс Сағадатұлы, неліктен медицина саласын таңдадыңыз? Көңіліңіз қалаған басқа салалар болды ма?
- Балалық шағымның бәрі дәрігерлер мен аурухана мекемелерінде өтті. Ата-анам да медициналық қызметкерлер, сондықтан ата-анам мені үнемі өздерімен бірге жұмысқа алып баратын. Олардың әріптестерімен араласып, орталарында жүргендіктен, дәрігер боламын деп шештім. Бәлкім, осы факторлар менің мамандық таңдауыма себебін тигізген болар. Егер медицина саласын таңдамағанымда, мүмкін, физик, математик немесе экономист болар едім. Маған санау, есептеулер жүргізу, проблеманы саралау мен талдау, олардың шешу жолдарын іздеу өте ұнайды. Мамандығымның арқасында жан қалауымды таптым.
- Пациенттеріңізден нені үйрендіңіз?
- Әр пациент бірінші кезекте, мен үшін жаңа тәжірибе мен жаңа практика. Диагноздары ұқсас болуы мүмкін, бірақ оларға жасалатын операцияның тәсілі немесе емдеу әдісі өзгешеленуі ықтимал. Әр жаңа клиникалық жағдай – бұл жаңа сынақ пен жаңа әңгімелесу. Тек барлық жағдай мен сәтсіздіктерге талдау жасай келе ғана өзіңнің машығыңды жақсартуға болады.
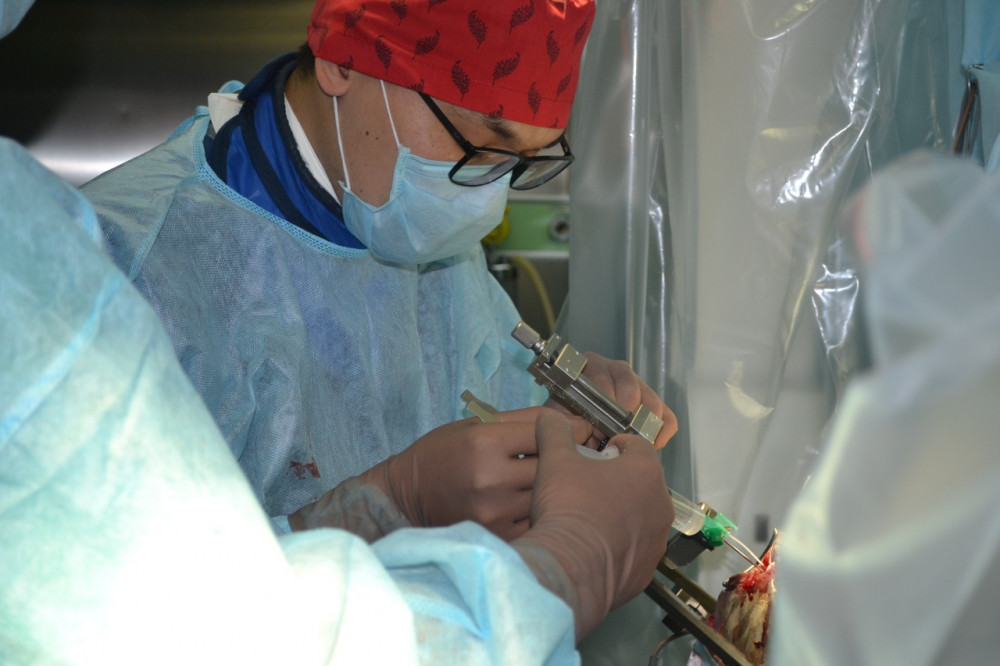
- Сіздің дәрігерлік тәжірибеңізде қандай клиникалық жағдай есте қалды?
- Бір жағдай есімнен мәңгі кетпестей сақталып қалды. Пациент әйелдің екі ұйқы артериясы да жабылып қалған екен. Мидың қанмен қамтылуын тек бір омыртқа артериясы ғана жалғастырып тұрды. Науқаста «ТИА эпизоды», яғни «транзиторлық ишемиялық шабуыл» болды, бұл дегеніміз – мидағы қан айналымының қысқа мерзімді бұзылысы. Ол кейде микроинсульт деп те аталады. Сол үшін оған кезең-кезеңімен екіжақты ота жасау ұсынылған болатын. Бірінші операция басымдыққа ие болып тұрған мидың жартышарына жасалып, сәтті аяқталды. «Транзиторлық ишемиялық шабуыл» көрінісі жойылды. Үш айдан соң пациентке екінші ота жасау жоспарланған еді. Өкінішке қарай, ол бұл операциядан бас тартып, жағдайының жақсы екендігін, оны жасаудың қажеттігі жоқтығын айтып ақталды. Арада біраз уақыт өткен соң пациент қайтадан бізге жүгінді. Бірақ ол жолы бәрі кеш болды. Инсульт алып, мүгедек болып қалды. Уақытты артқа кері қайтару мүмкін емес. Осы бір жағдай жадымда қалып қойыпты.
- Өкінішті жағдай екен. Жастарға ми қантамырларының қандай ауруларынан сақтану қажет?
- Ондай аурулар өте көп: ісіктер, аневризма, артериялық-веналық мальформация, каверноздық ангиома. Кез келген аурудан сақтанып, жастайынан денсаулықты күткен дұрыс. Егер адамды қандай да бір белгілер мазалай берсе, уақыт созбай дәрігерге жүгініп, тексеріліп, оның себебін табу керек.
- Нейрохирургияда технология қаншалықты маңызды?
- Медицинадағы негізгі жетістіктер МРТ, КТ және операциялық микроскоп сынды технологиялардың арқасында мүмкін болды. Егер жаңа технологиялар болмағанда, көптеген ауру түрлері әлі күнге белгісіз болып қалып, оның емі жоқ деп саналған болар еді. Технология – нейрохирургиядағы ең негізгі құраушы.
- Ми қантамырлары аневризмасының диагностикасы қалай жасалады?
- Аневризманы анықтау үшін пациенттерді 3D-TOF режімінде ми қантамырларының МРТ түсірілімін жасауға және контрастілі заттарды енгізе отырып, компьютерлік томографияға түсуге жібереміз. Бұл тексерістер қантамырды көрнекілендіріп көріп, олардың өту жолын бағалап, тромбының бар-жоғын анықтауға, сондай-ақ аневризма, тромбоз, атеросклероздық түйіндік сынды ауытқуларды анықтауға мүмкіндік береді.
- Орталықтарыңыздағы ми қантамырлары аневризмасын емдеу әдістері қандай?
- Біздің орталықта ми қантамырлары аневризмасын хирургиялық әдіспен емдеу қолданылады. Бұл дегеніміз – аневризманы клиптеу және екіншісі – эндоваскулярлық техника – аневризманы эмболизациялау. Емлеудің нақты нұсқасын таңдай әр клиникалық жағдайдың жеке ерекшеліктеріне байланысты.
- Жалпы дер кезінде жасалған операция паценттің өміріне қаншалықты жақсы әсер етеді?
- Мысал үшін екі жағдайды алайық. Бірі – уақытында ота жасау арқылы инсульттің алдын алған пациент. Енді бірі инсультқа шалдыққан пациент делік. Егер бірінші жағдайда операция жыртылуының алдын алуға бағытталса, екінші жағдайда аневризмасы жыртылып кеткен науқастың неврологиялық тапшылыққа, мүгедек болып қалуға ұшырауы және ауыр жағдайларда өлім-жітімге алып келуіне үлкен қатер бар.
- Жұмысыңызда ең жақсы көретін нәрсе не?
- Жаңа емдеу әдістерін білу, нейрохирургия саласында жаңа білім мен технологияны меңгеру. Ал ең үлкен бақыт – бұл ауруынан жазылған пациенттердің қуанышты жүзін көру.
- Қазір әсіресе қалалық жерлерде кеңседе отырып жұмыс істейтін қызметкерлер қатары көп болғандықтан, омыртқа жарығы көп кездеседі. Омыртқа жарығын емдеген дұрыс па, әлде ота жасата салған жөн бе?
- Мен негізі жұлын нейрохирургиясы саласының маманы емеспін. Дегенмен сұрағыңызға жауап берейін. Біздің орталықта жұлын нейрохирургиясы, шеткі жүйке жүйесінің патологиясы бөлімшесі бар. Сол жерде жұлынға қатысты емдеу, оталар жасалады. Бұл жерде адамның ауру жағдайына қарай жеке қарастырған дұрыс деп ойлаймын. Өйткені омыртқа жарығының барлық түрі бірдей хирургиялық жолмен немесе консервативті жолмен емделе бермейді. Мысалы, пациент консервативті ем алып жүрсе, оған ем жақсы қонса, әрине, ота жасатудың қажеті жоқ. Ал егер пациент ұзақ уақыт бойы ем-дом қабылдап, оңалту емін де өтіп, бірақ ешқандай әсерін көрмесе, мұндай жағдайда операцияға жібереміз. Отаға нақты көрсеткіш – бұл клиникада жамбастың олқылығы, несеп пен нәжісті ұстай алмау, аяқтың жансыздануы, бел мен аяқтың қатты ауырсынулары. Бұл жағдайда пациентке шұғыл ота жасалады. Неғұрлым ерте жасатса, соғұрлым жақсы.
- Ал омыртқа дискісінің бұзылуы қандай кезде орын алады?
- Омыртқа дискісінің бұзылуы, яғни медицина тілінде дегенерациясы барлық неврологиялық аурулардың ішінде 50 пайыз жағдайдан аспайды. Олардың 80 пайызында – бұл омыртқаның бел бөлімінің дегенерациялық зақымдалуы. Кейде омыртқаның мойын бөлімінің, өте сирек жағдайларда кеуде бөлімінің дегенерациялық зақымдалуы орын алуы мүмкін. Бұл аурудың даму факторы: адамның дегенерациялық ауруларға генетикалық бейімділігі болуы мүмкін. Кейбір адамдар басқаларға қарағанда бұған барынша бейім келеді. Ал кейде метаболизм мен тамақтанудың бұзылуы да себеп болуы ықтимал. Механикалық жағдайлар, яғни кішігірім жарақаттардың алдары, омыртқааралық дисктің ұзақ уақытқа созылған микрожарақаты да себеп болады. Көп жағдайда ауыр физикалық жаттығулармен айналысатын кәсіби спортшылар ауырады. Кеңсе қызметкерлерінің, көлік жүргізушілерінің арасында да байқалады. Бұл аз қозғалатын жұмыспен байланысты мамандықтарда болады.
- Жұлын нейрохирургиясындағы ең күрделі операция түрі қандай деп ойлайсыз?
- Шын мәнінде хирургияда жеңіл операция деген болмайды. Ал жұлын хирургиясында ол тіптен жоқтың қасы. Әр операция өздігінше күрделі. Бірақ мен жұлын нейрохирургиясында күрделі операцияларға краниовертебралды ауысу саласын атап өткен болар едім. Сонымен қатар ісіктер өмірлік маңызды ағзалардың қызметіне жауап беретін орталықың жанында орналасқан және алдыңғы-шүйде фиксациясы мен мойын-шүйде деңгейіндегі операцияларды да атауға болады. Бұл операциялар нейрохирургтің кәсібилігі мен жоғары тәжірибесінің болуын қажет етеді.
- Жұлын операцияларының ұзақтығы қандай? Бір ота қанша уақытқа дейін созылады?
- Жұлын операциялары әртүрлі уақыт ішінде мүмкін. Жұлын операциясының ұзақтығы 20-25 минуттан бастап бірнеше сағаттарға ұласып кетуі ықтимал. Мәселен, 8-12 сағаттап операцияда тұрған сәттеріміз болды. Жұлын операциясының орташа ұзақтығы – 1 сағаттан 3 сағатқа дейін жалғасады. Бұл оталардың басым көпшілігі микроскоппен, эндоскопиялық ассистенция және нейронавигациямен жасалады.
- Жұлын нейрохирургиясында пациенттердің арасында қандай «аңыздар» таралған?
- Пациенттердің қорқыныштары әртүрді болады. Мысалы: операциядан соң жүре аламын ба, күнделікті өмірге араласа алам ба, төсекке таңылып қалмаймын ба деген сыңайда болады. Қазір жаңа технологиялар қарыштап дамыған заманда медицинада да оң өзгерістер көп орын алды. Егер бұрын микроскоптар болмай, операциялар пациенттің денесіне үлкен кесіктер және үлкен жарақаттар келтіру арқылы жасалса, одан кейін тіпті неврологиялық зақымдалулар орын алу қаупі бар болса, қазір бәрі аз инвазиялық емдеу тәсілін қолдана отырып жүргізіледі. Оларға тубулярлық жүйе, эндоскопиялық және микроскопиялық ассистенция жатады. Мысалы, микроскоптың астында жасалатын операциялар зақымдалған жерді 30 есеге дейін ұлғайтып, хирургқа жарықтың орналасқан жерін анық көруге, кез келген қалыпты операция жасауға және неврологиялық зақымдалуларды болдырмауға мүмкіндік ұсынып отыр. Диск жарығы кезінде эндоскопиялық операциялар көбінесе біздің орталықта жасалады. Кішкентай ғана 0,5 сантиметрге дейін тесу арқылы жарықты алып тастау жүргізіледі. Нәтижелер керемет, операциядан соң пациент 2-3 сағаттан соң қозғалып, 3-4 тәуліктен соң үйлеріне шығарылады.
- Әрине, сағаттап ота жасау, науқастарды емдеу оңай емес. Ауыр жұмыс күнінен соң күшті қайдан аласыз?
- Өз-өзіммен оңаша қалып, жанға жағымды музыка тыңдаймын. Осылай көңілімді көтеремін. Спортпен айналысамын, жаттығу залына барамын.
- Асқақ арманыңыз қандай?
- Еліміздің ғана емес, әлемнің жетекші нейрохирургы болғым келеді. Мемлекетіміздің және орталығымыздың халықаралық конференцияларға, симпозиумдарға қатысып, пациенттерді емдеудегі жұмысымыз бен практикамызды көрсеткім келеді.
- Операция жасар алдында жасайтын қандай да бір ырымдарыңыз бар ма?
- Пациентке жоспарланған операциядан бір күн бұрын оның клиникалық көрінісін зерттеп аламын. Оған қандай емдеу әдісі жарайтынын қарап, тіпті қажет болса, әдебиеттерді оқимын. Кешке операцияның сәтті өтетінін ойша елестетемін.
- Аурухана қабырғасынан тыс уақытыңызда немен айналысқанды ұнатасыз?
- Ауруханадан тыс уақытымның бәрін отбасыма арнаймын. Балаларыммен, отбасыммен уақыт өткізгенді ұнатамын. Ғылыми фантастиканы оқимын, рок-музыка тыңдаймын.
- Әңгімеңізге рахмет!

